抗栓“禁区”被提出!最新《ACS指南》抗血小板治疗完整解读
2023年8月25日举行的欧洲心脏病学会年会(ESC 2023)重磅颁布了《2023 ESC ACS管理指南》[1],在抗血小板治疗领域有较多的更新,以期为患者提供更精准和有效的治疗方案。
首选替格瑞洛/普拉格雷的抗血小板治疗方案仍然维持经典
抗血小板治疗是急性冠脉综合征(ACS)患者治疗的重要组成部分。从治疗的启用时机、药物选择到治疗疗程取决于患者和手术等综合因素,须权衡抗血栓治疗的获益与出血风险[2-3]。
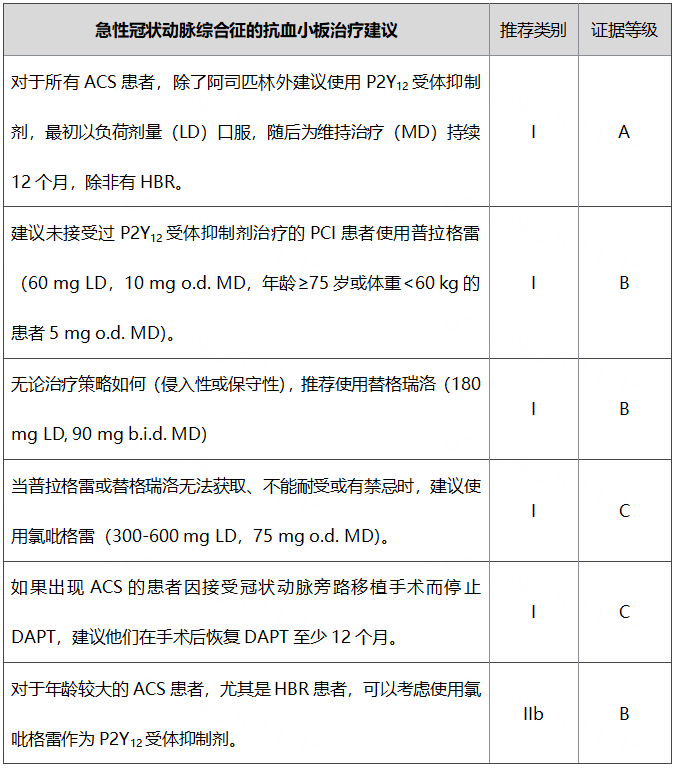
对于抗血小板治疗的药物推荐,和之前指南版本一致,基于PLATO研究[4]及TRITON-TIMI 38研究结果[5],指南建议将包括阿司匹林和高效P2Y12受体抑制剂[替格瑞洛或普拉格雷(未在中国获批)]在内的双联抗血小板疗法(DAPT)作为ACS患者的首选策略(I类推荐)。其中需要注意的是两种首选的P2Y12受体抑制剂在推荐上也有差异,在国内未上市的普拉格雷仅被推荐用于进行PCI治疗的ACS患者,并且由于其研究数据缺乏,局限于未接受过P2Y12受体抑制剂治疗的患者。而替格瑞洛被推荐于多种治疗策略的ACS患者,包含侵入性及保守性治疗策略的患者,此外由于PLATO研究纳入较多既往服用氯吡格雷的患者,对于从氯吡格雷到替格瑞洛的换药实践也在此随机对照试验(RCT)中被证实。
指南考虑到氯吡格雷的特点是血小板抑制效果较差且不稳定,指南明确提出只有在替格瑞洛或普拉格雷有禁忌症或无法获取时,才能在某些高出血风险(HBR)患者中使用。此外,指南新增提出对于部分老年患者,可考虑使用氯吡格雷,但值得注意的是此推荐级别仅为IIb,此项推荐并不积极可能与目前几项研究结果[6-8]存在明显的矛盾性相关。
急性冠状动脉综合征的抗血小板治疗建议
新增推荐评估风险后制定DAPT疗程方案
除外标准治疗的维持经典,新指南释放出P2Y12受体抑制剂在ACS治疗中地位逐渐增强的信号。与标准治疗方案维持不变所不同的是,此次ACS指南对于患者DAPT疗程推荐进行了“大刀阔斧”的更新,包括新增三项“推荐”和一项“不推荐”。
对比既往2020版本ESC 非ST段抬高型ACS(NSTE-ACS)指南[9],当时对于缩短DAPT疗程后该用阿司匹林还是P2Y12受体抑制剂有所争论。对于“支架置入后高出血风险的患者,应当考虑3个月后停用P2Y12受体抑制剂治疗”给予IIa/B推荐,对于“综合评估缺血和出血风险后,支架术后接受DAPT治疗的患者应当考虑在3-6个月后停用阿司匹林”给予IIa/A推荐。此次新指南首次明确提出缩短DAPT后单抗药物更优先推荐P2Y12受体抑制剂而不是阿司匹林,这也是对于一年内的缩短疗程后该用什么抗血小板药物进行了盖棺定论。
既往部分研究显示[10-13],在缩短DAPT治疗后继之以阿司匹林单抗方案中,出血事件的减少是以缺血事件的增加为代价。而与之不同的是,多项P2Y12受体抑制剂单抗治疗研究[14-17]存在明确获益,许多大型RCT探索DAPT时长缩短至1-3个月继之以P2Y12受体抑制剂单抗治疗的优效性。
如2019年发布的TWILIGHT研究[17-18](其中4,614例NSTE-ACS患者)结果证实DAPT 3个月后替格瑞洛单抗治疗能显著减少出血事件(BARC 2、3或5型出血),且未增加缺血风险。
与之结果类似的TICO研究[其中3056名ACS患者,36% ST段抬高型心梗(STEMI)],结果证实DAPT 3个月后采用替格瑞洛单抗治疗,净不良临床事件和主要出血事件明显减少,主要心血管不良事件(MACE)事件则无明显差异[19]。
但反之,并不是所有P2Y12受体抑制剂单抗治疗的研究都有一致的结果。其中STOP DAPT-2-ACS研究的研究假设并未得到证实,在ACS患者中缩短DAPT(<3个月)后氯吡格雷单药治疗可能并不是可行的策略[20]。
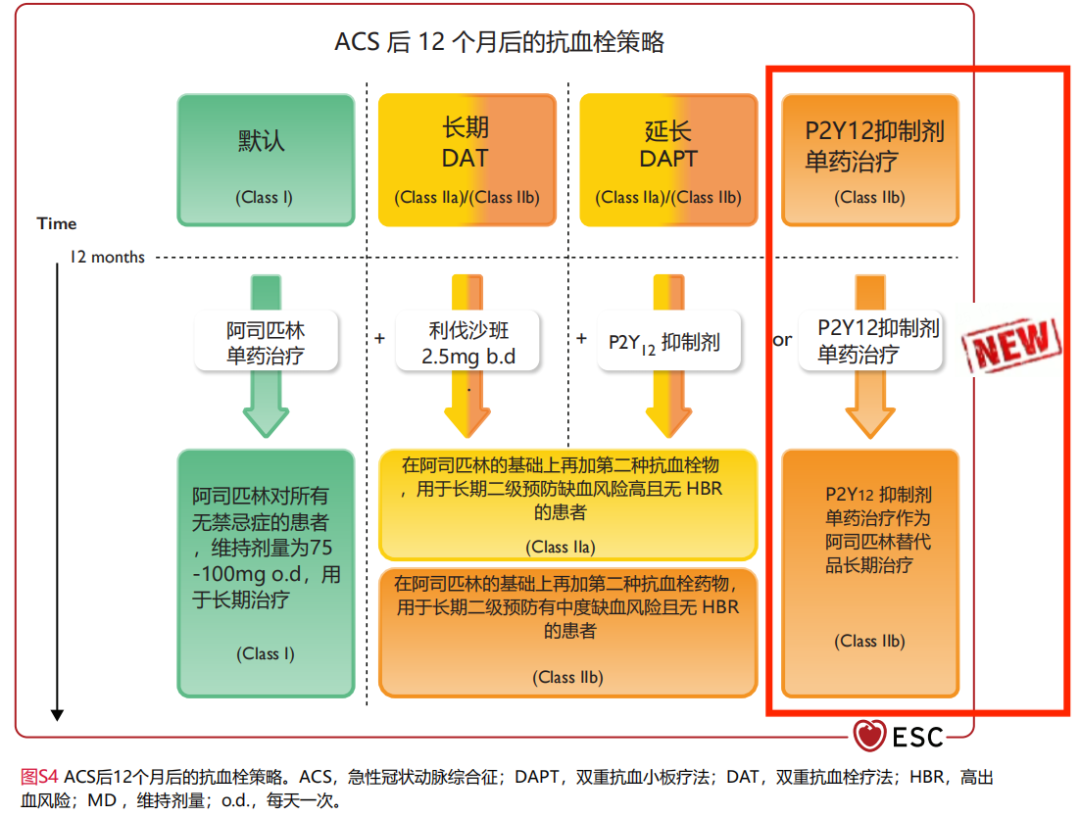
此外,对于延长抗栓治疗方面,除外原有的高危/极高危患者推荐延长DAPT,首次新增长期抗血小板治疗指南首次提出可考虑将P2Y12受体抑制制剂单药治疗作为阿司匹林单药治疗的替代方案。此项推荐是基于HOST-EXAM研究[21]和一项动脉粥样硬化性心血管病(ASCVD)患者阿司匹林与 P2Y12受体抑制剂比较的二级预防荟萃分析[22]的结果(含15%噻氯吡啶、48%氯吡格雷、37%替格瑞洛)。
与之结果类似的是,在去年ESC大会上发布的PANTHER研究[23](含62%氯吡格雷、38%替格瑞洛)证实在ASCVD患者中,P2Y12受体抑制剂单药治疗较阿司匹林显著降低了心血管死亡、心梗或卒中复合事件风险和消化道出血风险。此项研究也再次增加对于P2Y12受体抑制剂长期抗血小板的证据。
值得注意的是,上述三项研究所纳入的患者范围较本次ACS指南所涵盖的范围更广,未来在其他ASCVD患者中P2Y12受体抑制剂能否展现出更多的二级预防治疗潜力值得期待。
对于中国心血管医生的临床实践来说,目前《稳定型冠心病口服抗血小板药物治疗中国专家共识》[24]推荐对于不能耐受阿司匹林患者建议服用氯吡格雷75 mg/d或替格瑞洛60~90 mg 2次/d。这和此次新指南推荐的P2Y12受体抑制剂可替代治疗方向一致,未来ACS患者对于长期单药抗血小板治疗的可选择性将进一步增加。
新增推荐

从指南的III类推荐到STOP DAPT3研究的滑铁卢
尽管指南在个体化抗血小板治疗方案有较大的更新,但值得注意的是,12个月DAPT仍然是ACS患者的默认策略,缩短策略作为替代方案通常仅仅是出于降低出血事件风险的动机。
此次指南也非常明确的提出ACS患者存在极高的缺血风险,早期任何形式的降阶可能增加缺血风险,指南对此并不推荐:对于早期降阶(1个月内)给予III类推荐(不推荐)。并且编委之一Robert Byrne教授在口头汇报的时候,明确指出“ACS患者存在极高的缺血风险,请大家不要陷入降阶的误区”以及这块是“禁区(no go zone)”。
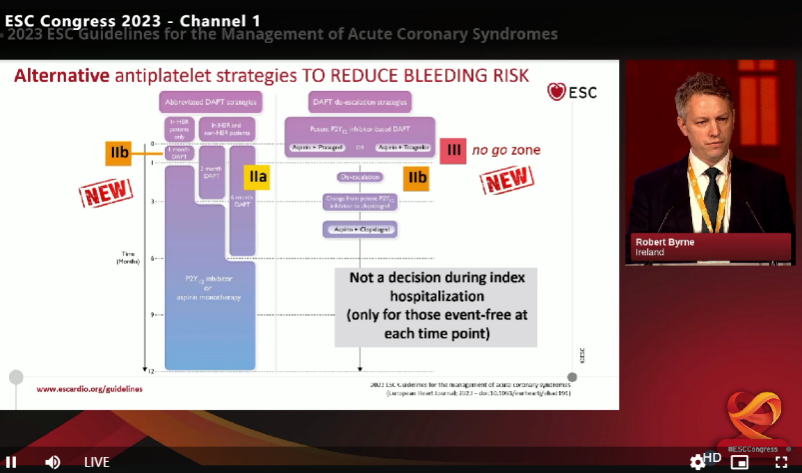
图 ESC2023现场直播
指南的这条III类推荐参考了两项研究,第一项研究[25]是评估STEMI患者在PPCI后的第一年的平均每日缺血率(ADIRs)和平均每日出血率(ADBRs),研究证实即使30天后ADIRs仍然远高于ADBRs。第二项研究是上述提到的替格瑞洛与氯吡格雷头对头比较的PLATO研究[4],研究证实在ACS事件后的12个月内,替格瑞洛较氯吡格雷的临床获益在1个月后持续增加至12个月。据此从ACS患者缺血风险及治疗药物获益反证两方面,指南给出III类推荐。
无独有偶,在8月26日所发布的Hot Line研究STOP-DAPT3研究[26]再次对这种急性期(1个月内)进行降阶治疗进行了探索,但是研究结果的滑铁卢再次证实这种方案其实并不可取。
总结
此版ACS新指南在更新方面大胆创新,包括建议5个思考及用“ACS”管理ACS;在抗血小板推荐方面既有对于首选药物的维持经典(即阿司匹林联合替格瑞洛或普拉格雷的DAPT治疗),也有对于P2Y12受体抑制剂单抗的创新,同时也设置“红线”——在一个月内不建议任何形式的降阶。
此次指南释放出P2Y12受体拮抗剂在ACS治疗中地位逐渐增强的信号。在缩短DAPT持续时间的方案中,优先选择P2Y12受体抑制剂作为单药抗血小板治疗。在慢性期长期抗血小板治疗中,也提出可以考虑使用P2Y12受体抑制剂替代阿司匹林的建议。
值得期待的是,目前P2Y12受体抑制剂长期单抗的临床研究不仅局限于ACS而是更广泛的ASCVD患者,未来可能会展现更大的治疗潜力。期待新指南未来能更好的指导临床实践,帮助更多患者获益。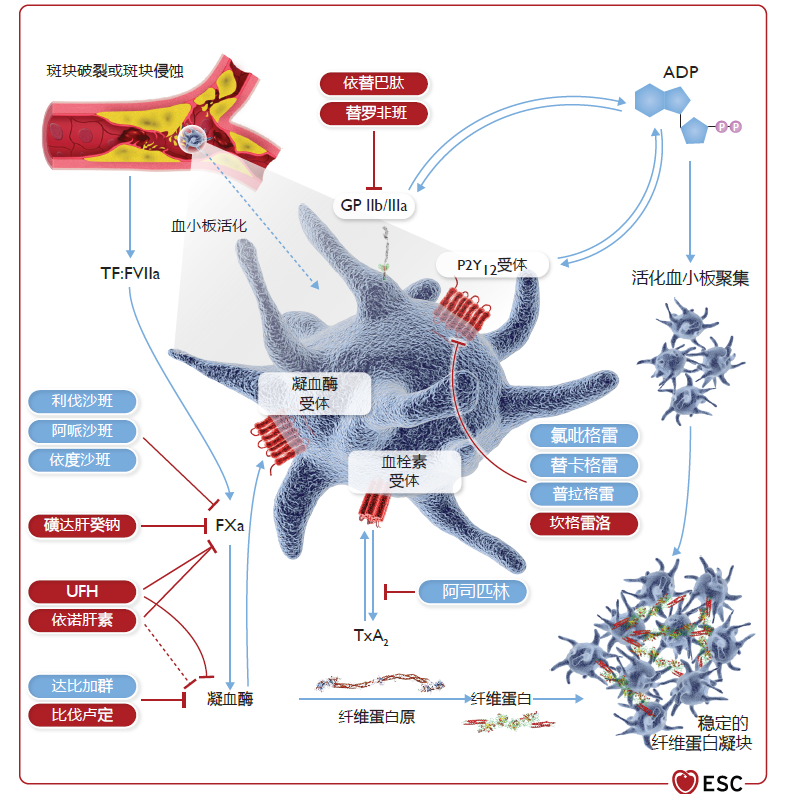
图 急性冠脉综合征的抗栓治疗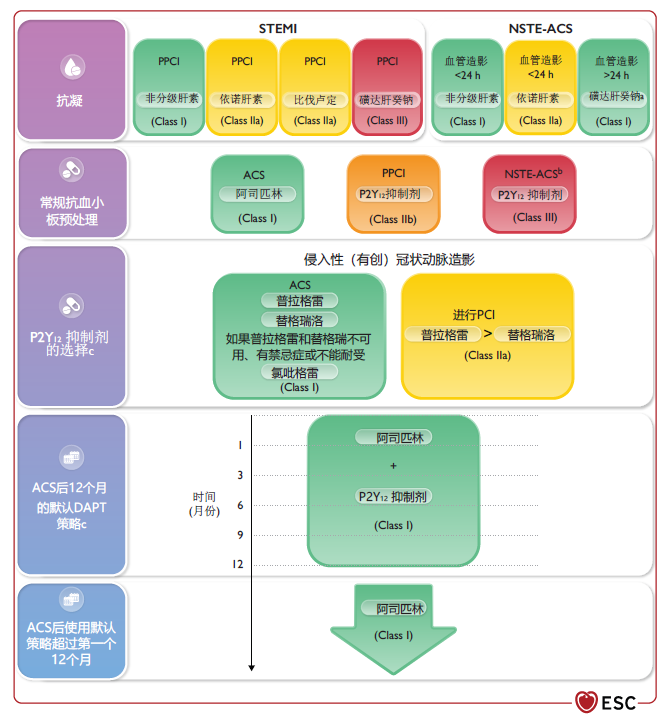 .
.
图 对无口服抗凝适应症的急性冠脉综合征患者推荐的默认抗血栓治疗方案。
ACS,急性冠状动脉综合征;DAPT,双联抗血小板疗法;HBR,高出血风险;NSTE-ACS,非STE抬高急性冠状动脉综合征;PCI,经皮冠状动脉介入治疗;PPCI,初级经皮冠状动脉介入治疗;UFH,非分级肝素。a对于NSTE-ACS 患者,如果在症状出现后 24 小时内进行药物治疗或因后勤限制无法将 NSTE-ACS 患者转入 PCI,建议首选磺达肝癸钠(PCI 时加用一次UFH),而不是是依诺肝素。b不推荐在冠状动脉解剖结构不清楚且计划进行早期有创治疗(<24小时)的 NSTE-ACS 患者中使用P2Y12受体抑制剂进行常规预处理,但对于预计不会进行早期有创治疗(<24小时)且没有HBR的NSTE-ACS患者,可以考虑使用P2Y12受体抑制剂进行预处理。c 如果没有普拉格雷和替卡格雷、不能耐受或有禁忌症,建议在12个月的DAPT中使用氯吡格雷,老年ACS患者(通常定义为 70-80岁以上)可考虑使用氯吡格雷。
图 降低急性冠状动脉综合征后前12个月出血风险的其他抗血小板策略。
ACS,急性冠状动脉综合征;DAPT,双重抗血小板疗法;HBR,高出血风险;PFT,血小板功能测试。
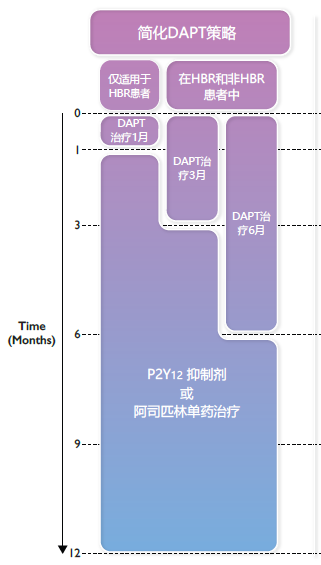
附图 降低急性冠状动脉综合征后前12个月出血风险的其他抗血小板策略。
ACS,急性冠状动脉综合征;DAPT,双重抗血小板疗法;HBR,高出血风险;PFT,血小板功能测试。
附:
来源:医学界
版权归原作者所有,若有违规、侵权请联系我们

- 1


